
Zusätzliche Informationen
FAQ
Häufige Fragen zu klinischen Studien:
Im Folgenden finden Sie eine Übersicht der häufigsten Fragen rund um die klinischen Krebsforschungsstudien. Wir hoffen, dass Sie direkt die passende Antwort auf Ihre Anfrage finden. Falls nicht, wenden Sie sich bitte an Ihren behandelnden Arzt oder mit einem Mail an
Eine klinische Studie ist ein Forschungsprojekt, das untersucht, wie gut eine neue Behandlung oder ein neues medizinisches Verfahren bei Menschen funktioniert. Andere Studien, die nur an Zellen in Petrischalen oder an Tieren durchgeführt werden, werden als präklinische Studien bezeichnet. Klinische Studien beginnen erst, nachdem präklinische Studien ergeben haben, dass die neue Behandlung oder das neue Verfahren den Menschen helfen und auch für die Menschen sicher sind.
Präklinische Studien bieten Forschern viele gute Informationen. Das Studium der Funktionsweise einer Behandlung oder eines Verfahrens beim Menschen unterscheidet sich jedoch vom Studium von Mäusen oder bestimmten Zellen in einem Labor. Daher sind klinische Studien erforderlich, um wichtige Fragen zu beantworten z.B.:
- Funktioniert die neue Behandlung oder Prozedur bei Menschen?
- Ist das, was getestet wird, besser als das, was jetzt verwendet wird?
- Verursacht es mehr oder weniger Nebenwirkungen?
- Funktioniert es in einer Gruppe von Menschen, die die aktuellen Behandlungen oder Verfahren nicht anwenden oder nicht nutzen können?
- Ist die neue Behandlung oder Prozedur für Menschen sicher?
Alle Behandlungen für Krebs und einige diagnostische Verfahren haben Nebenwirkungen. In klinischen Studien versuchen die Forscher herauszufinden, ob der Nutzen einer neuen Behandlung oder eines neuen Verfahrens die möglichen Nebenwirkungen überwiegt.
Forscher führen klinische Studien in verschiedenen Umgebungen durch. Viele klinische Studien werden in Krebszentren durchgeführt, da die verfügbaren Einrichtungen in der Regel am weitesten fortgeschritten sind. Heutzutage können auch kommunale Krankenhäuser und Arztpraxen Teil einer klinischen Studie sein. Dies bietet Menschen, die sich für die Teilnahme an einer Testversion entscheiden, mehr Optionen.
Anstatt zu einem entfernten Krebszentrum zu fahren und sich von einem Arzt behandeln zu lassen, den sie nicht kennen, können Menschen in klinischen Studien möglicherweise vor Ort bleiben und ihren eigenen Arzt aufsuchen (solange er oder sie an der Studie beteiligt ist). Das Forschungsteam, das eine klinische Studie durchführt, kann aus Wissenschaftlern, Ärzten, Krankenschwestern, Sozialarbeitern, Diätassistenten und anderen Angehörigen der Gesundheitsberufe bestehen.
Klinische Studien können von Pharmaunternehmen oder gemeinnützigen Organisationen finanziert werden.
In die Schweiz regelt den Schweizerische Humanforschungsgesetz (HFG) die Forschung am Menschen. Eine Studie darf nur durchgeführt werden, wenn sie von einer unabhängigen Kontrollinstanz vorgängig geprüft und bewilligt wurde. In der Schweiz sind dies die Ethikkommissionen und Swissmedic.
Die Forscher, die die klinische Studie durchführen möchten, schreiben einen Plan, wie die Studie durchgeführt wird und was sie herausfinden möchten. Dieser Plan wird als Protokoll bezeichnet. Das Protokoll ist ein sehr technisches Dokument und enthält Einzelheiten zur Dosierung jeder Behandlung sowie zu der Häufigkeit und Dauer der einzelnen Behandlungen. Das Protokoll listet auch alle Laborarbeiten und Tests auf, die durchgeführt werden, um herauszufinden, wie jede Person in der Studie auf die Behandlung reagiert.
Das Protokoll wird von einer Kontrollinstanz überprüft, der die Studie entweder genehmigt oder ablehnt. Der Kontrollinstanz berücksichtigt bei seiner Entscheidung mehrere Fragen:
- Ist es ethisch korrekt, Menschen zu bitten, sich freiwillig für diese experimentelle Behandlung zu melden?
- Wurde die Studie entwickelt, um sicherzustellen, dass die beteiligten Personen in Sicherheit sind?
- Werden die Teilnehmer eine Behandlung erhalten, die mindestens so gut oder besser ist als die, die sie erhalten würden, wenn sie nicht an der Studie teilnehmen würden?
Diese Kontrollinstanz setzt sich aus Wissenschaftlern, Ärzten, Pflege, Ethik, Recht und Patientenvertretungen zusammen, die nicht an der klinischen Studie beteiligt sind. Wenn die klinische Studie genehmigt wird, überwacht der Prüfungsausschuss die Studie und überprüft sie formell jedes Jahr.
Nachdem das Protokoll genehmigt wurde, fordern die Forscher die Teilnehmer auf, an der Studie teilzunehmen.
Wenn Sie an einer klinischen Studie teilnehmen möchten, wenden Sie sich an Ihren Arzt. Er oder sie kennt möglicherweise eine Prüfung, die für Ihre spezielle Situation geeignet ist.
Wenn Sie sicherstellen möchten, dass eine Studie, die Sie für naheliegend halten, in Ihrer Nähe ist, rufen Sie das nächstgelegene Krebszentrum an und fragen Sie dort nach Informationen zu Studien. Sie können auch auf die Website des Zentrums nach klinischen Studien suchen oder auf diese Swiss-GO Website oder die verlinkte SAKK oder ENGOTWebsites.
Auf dem Portal des Bundesamtes für Gesundheit für Humanforschung in der Schweiz finden Sie Informationen über genehmigte Studien in der Schweiz. Ausserdem können Sie im internationalen Register des American National Institute of Health klinische Studien einsehen, https://clinicaltrials.gov, die weltweit durchgeführt werden oder in Europa, https://www.clinicaltrialsregister.eu
Da die Forscher sicherstellen möchten, dass das, was auch immer in einer klinischen Studie passiert, das Ergebnis der neuen Behandlung oder des neuen Verfahrens und nicht nur der Zufall ist, sind die Personen, die zur Teilnahme an einer klinischen Studie berechtigt sind, auf eine Gruppe mit sehr spezifischen Merkmalen beschränkt. Beispielsweise könnte eine Studie, in der die Wirksamkeit eines Aromatasehemmers nach Teilnehmern mit den folgenden Merkmalen suchen:
- Frauen nach der Menopause
- diagnostiziert mit hormonrezeptorpositivem Ovarial krebs
- wurden operiert, um den Krebs zu entfernen
- kann eine Chemotherapie erhalten haben oder nicht
Eine Person muss ALLE Zulassungsvoraussetzungen erfüllen, um an der Studie teilnehmen zu können (Einschlusskriterien). Ein Teil des Prozesses besteht darin, Patienten einzuschreiben, die sich in bestimmten Punkten ähnlich sind. Beispielsweise könnte eine Studie dazu dienen, Fragen zur Behandlung von Patienten zu beantworten, die ein bestimmtes Stadium von Krebs haben oder die bereits eine bestimmte Art von Chemotherapie erhalten haben. Damit die Ergebnisse am Ende der Studie Sinn machen, werden nur diejenigen Patienten eingeschlossen, die diese Kriterien erfüllen.
Ein weiterer Gesichtspunkt ist die Patientensicherheit. Ein neues Arzneimittel kann beispielsweise nur bei Menschen mit normaler Nieren- oder Leberfunktion sicher sein. Daher würden Personen mit schlecht funktionierenden Nieren oder Lebern nicht in die Studie aufgenommen (Ausschlusskriterien).
Patienten können also nur eingeschlossen werden, wenn sie alle Einschlusskriterien und keines der Ausschlusskriterien erfüllen. Dies wird vom Arzt oder der Krankenschwester vor der Aufnahme in eine klinische Studie beurteilt.
Ein Teilnehmer muss eine so genannte Einverständniserklärung abgeben, bevor er an einer klinischen Studie teilnimmt. Bei Einverständniserklärung müssen Forscher den potenziellen Teilnehmern das Protokoll der klinischen Studie erläutern.
Die Forscher müssen den potenziellen Teilnehmer auch über mögliche Risiken und Vorteile einer Teilnahme an der Studie informieren. Eine Person kann dann entscheiden, ob sie an der Studie teilnehmen möchte oder nicht. Es ist auch wichtig zu wissen, dass Menschen eine klinische Studie jederzeit beenden können.iel länger) untersucht, bevor eine klinische Studie damit begonnen wurde.
Jede klinische Studie hat ihre eigenen Vorteile und Risiken, abhängig von der Art der Studie und dem, was sie herauszufinden versucht. Dennoch gibt es einige potenzielle Vorteile und Risiken, die den meisten klinischen Studien gemeinsam sind.
Mögliche Vorteile
- Zugang zu einer Behandlung, die noch nicht verfügbar ist. Diese Behandlung kann wirksamer sein oder weniger Nebenwirkungen haben als die derzeit verfügbaren Behandlungen.
- Regelmässige und sorgfältige Betreuung durch einige der besten Krebsmediziner. Das Forschungsteam, das klinische Studien durchführt, besteht in der Regel aus Spitzenärzten und Wissenschaftlern, die alle mit Ihnen zusammenarbeiten werden. Aufgrund dieser genauen Überwachung werden mögliche Nebenwirkungen sofort bemerkt und behoben.
- Beitrag zur Forschung, die in Zukunft Leben retten kann. Die Krebsbehandlungen, die wir heute haben sind verfügbar, weil sich eine grosse Anzahl von Frauen für die Teilnahme an klinischen Studien entschieden hat, um diese zu testen.
- Das Gefühl, dass Sie eine aktive Rolle in Ihrer Pflege einnehmen. Die Entscheidung, an einer klinischen Studie teilzunehmen, kann einigen Menschen das Gefühl geben, mehr Kontrolle über ihre Situation zu haben, was zu einer positiveren Perspektive und einer besseren Lebensqualität führen kann.
Mögliche Risiken
- Sie können sich nicht entscheiden, welche Behandlung Sie erhalten. In randomisierten Studien werden Sie nach dem Zufallsprinzip ausgewählt, um eine bestimmte Behandlung zu erhalten. In einigen Studien erhalten Sie möglicherweise ein Placebo (Zuckerpille). In einer randomisierten, doppelblinden Studie wissen weder Sie noch Ihre Ärzte, welche Behandlung Sie erhalten (aber wenn die Informationen benötigt werden, sind sie verfügbar).
- Die neue Behandlung wirkt möglicherweise nicht bei Ihnen, auch wenn sie anderen Personen in der Studie zugute kommt. Es kann sich auch herausstellen, dass die neue Behandlung nicht so effektiv ist wie die derzeit verfügbaren.
- Schwerwiegendere Nebenwirkungen als derzeitige Behandlungen. Dies ist bei Phase-I- oder Phase-II-Studien wahrscheinlicher.
- Ihre Versicherung deckt möglicherweise nicht alle Kosten. Wenden Sie sich unbedingt an Ihre Versicherungsgesellschaft und einen der Koordinatoren für klinische Studien, damit Sie genau wissen, wofür Sie bezahlen müssen, BEVOR Sie der Teilnahme an einer klinischen Studie zustimmen.
- Häufigeres Testen und Arztbesuche. Da Sie engmaschig überwacht werden, müssen Sie sich möglicherweise häufiger Tests unterziehen, als wenn Sie nicht an der Studie teilnehmen würden. Dies könnte für Sie mehr Zeit und Reise in die Arztpraxis oder ins Krankenhaus bedeuten.
Was muss ich wissen, bevor ich mich für eine klinische Prüfung entscheide?
Die Entscheidung, an einer klinischen Studie teilzunehmen, ist sehr persönlich. Es kann hilfreich sein, den Ärzten, die die Studie durchführen, folgende Fragen zu stellen:
- Warum machst du diese Studie?
- Warum wird diese neue Behandlung Ihrer Meinung nach wirksam sein?
- In welcher Phase befindet sich diese Studie?
- Wurde diese Behandlung bereits getestet?
- Was waren die Ergebnisse früherer Studien?
- Kann ich mit jemandem sprechen, der sich bereits in der Studie befindet?
- Wer bezahlt die Probezeit?
- Was sind die möglichen Behandlungen, die ich bekommen kann? Wie oft werden sie gegeben?
- Welche Arten von Tests muss ich durchführen lassen und wie oft muss ich sie durchführen lassen?
- Wie wirkt sich die Teilnahme an dieser Studie auf meinen Tagesablauf aus?
- Welche Nebenwirkungen habe ich wahrscheinlich?
- Ist meine Behandlung kostenlos? Übernimmt meine Versicherung die Kosten? Was genau muss ich bezahlen?
- Wie lange dauert der Prozess?
- Ist die Langzeitnachsorge Teil der Studie? Was beinhaltet es?
- Wenn die Behandlung bei mir funktioniert, kann ich sie nach Abschluss der Studie weiterhin erhalten?
- Wie erhalte ich die Ergebnisse der Studie?
Nachdem das Protokoll genehmigt wurde, fordern die Forscher die Teilnehmer auf, an der Studie teilzunehmen.
Klinische Studien haben in der Regel zwischen einem und vier verschiedenen Behandlungsplänen. In den meisten Fällen wird Personen, die sich für eine klinische Studie anmelden, nach dem Zufallsprinzip einer der Behandlungspläne zugeteilt. Dies wird als "randomisierte" Studie bezeichnet.
Viele klinische Studien sind "doppelblind". Dies bedeutet, dass weder der Teilnehmer noch der Forscher wissen, welchem Behandlungsplan der Teilnehmer folgt. Doppelblinde klinische Studien helfen Forschern dabei, die tatsächlichen Vorteile und Nebenwirkungen einer Behandlung ohne Verzerrung oder äußere Einflüsse zu erkennen. Verzerrung bedeutet in diesem Zusammenhang alle vorgefassten Vorstellungen über eine Behandlung, die sich auf die Art und Weise auswirken könnte, in der Sie das Arzneimittel einnehmen, was sich wiederum auf die Studienergebnisse auswirken könnte.
Das Arzneimittel, das Sie erhalten, ist mit einem Code gekennzeichnet, der von einer kleinen Gruppe von Personen, die nicht an Ihrer Behandlung beteiligt sind, vertraulich behandelt wird. Der Code wird am Ende der Studie bekannt gegeben, wenn die Ergebnisse ausgewertet werden. Wenn immer möglich, werden klinische Studien sowohl randomisiert als auch doppelblind durchgeführt.
Klinische Studien werden durchgeführt, um Daten zur Sicherheit und Wirksamkeit neuer Medikamente, Gesundheitsprozesse und/oder Geräte zu sammeln. Es gibt mehrere Schritte und Stufen der Zulassung im klinischen Studienprozess, bevor ein Medikament, ein Prozess oder ein Gerät in die regulären Behandlungsrichtlinien einer bestimmten Krankheit implementiert werden kann.
Die Entwicklung von Medikamenten, Prozessen oder Geräten beginnt normalerweise mit der Suche nach einer verbesserten Behandlungsoption mit einem besseren Ergebnis als der vorhandenen. Diese Entwicklung beginnt mit umfangreichen Laboruntersuchungen, die langjährige Experimente an tierischen und menschlichen Zellen erfordern können. Wenn die erste Laborforschung erfolgreich ist, senden die Forscher die Daten an die zuständigen Gesundheitsbehörden, um die Genehmigung zur Fortsetzung der Forschung am Menschen zu erhalten.
Nach der Zulassung können Tests am Menschen beginnen und werden meist in vier Phasen durchgeführt (für Medikamente und mindestens drei für Geräte und Prozesse). Jede Phase wird als separater Versuch betrachtet. Nach Abschluss einer Phase müssen die Forscher ihre Daten erneut zur Genehmigung bei den zuständigen Behörden einreichen, bevor sie zur nächsten Phase übergehen. Auf diese Weise baut jeder Schritt oder jede Phase auf den Ergebnissen der vorherigen Phase auf (sehe Bild unten).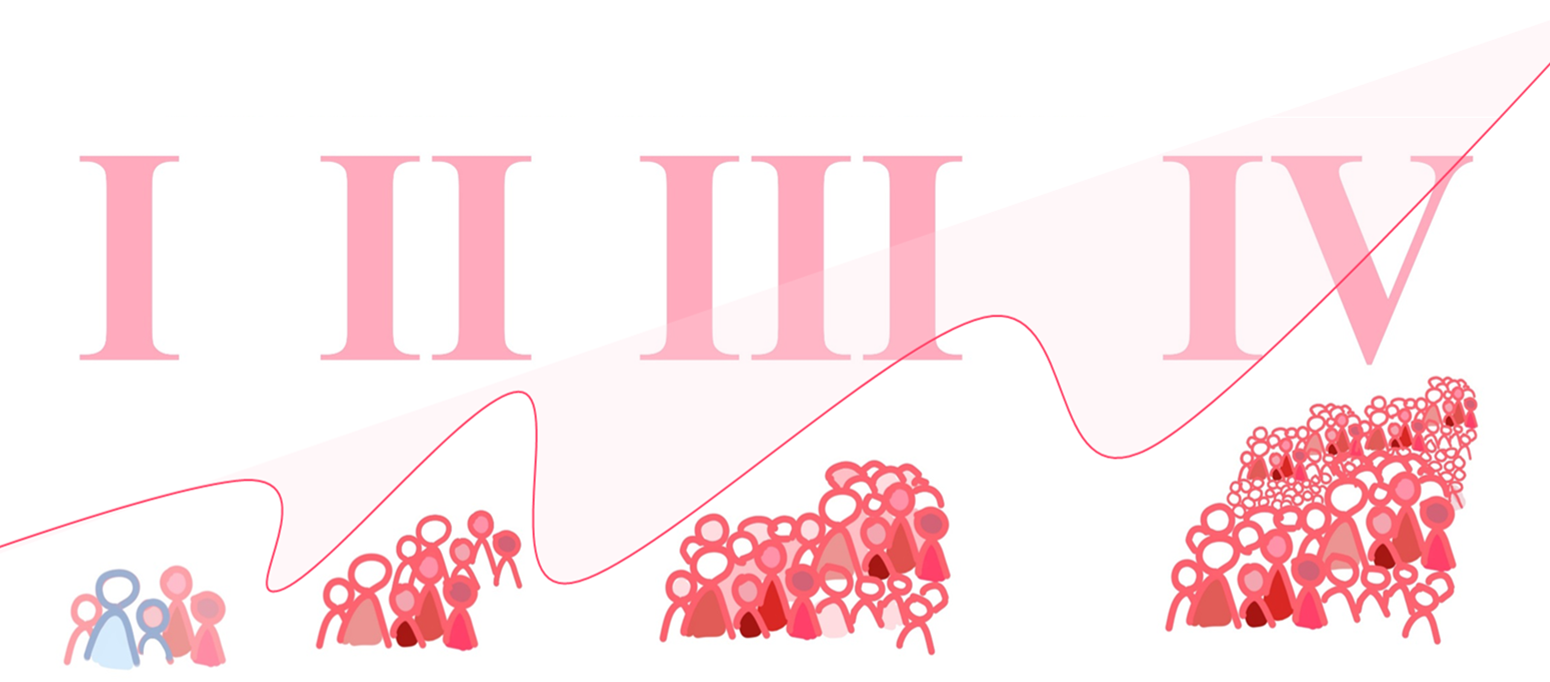
Phase-I-Studien: Ist es sicher?
Phase-I-Studien sind die ersten Studien, an denen Menschen beteiligt sind. (Präklinische Studien an Petrischalen und Tieren wurden bereits durchgeführt.) Phase-I-Studien sind klein und nehmen in der Regel zwischen 15 und 50 gesunde Freiwilligen teil. In Phase-I-Studien stellen die Forscher Folgendes fest:
- der beste Weg, eine neue Behandlung zu geben (als Injektion oder als Pille)
- die höchste Dosis, die sicher und ohne schwerwiegende Nebenwirkungen verabreicht werden kann
In Phase-I-Studien überwachen die Forscher die Teilnehmer genau und passen die Dosis ein wenig an, bis sie die Menge finden, die bei akzeptablen Nebenwirkungen am besten wirkt. Diese Dosis wird normalerweise für weitere Tests verwendet.
Phase-II-Studien: Funktioniert es?
In Phase-II-Studien wird untersucht, wie effektiv die neue Behandlung ist. Phase-II-Studien sind geringfügig grösser als Phase-I-Studien und umfassen in der Regel 25 bis 200 Personen. Die meisten Phase-II-Studien sind randomisierte Studien, in denen eine Gruppe von Patienten das experimentelle Medikament erhält, während eine zweite "Kontrollgruppe" eine Standardbehandlung oder ein Placebo erhält. Die Forscher beginnen mit der Dosis und der Methode der neuen Behandlung, die sich in Phase I als am besten erwiesen hat. Die Patientinnen der Phase II erhalten die neue Behandlung und die Forscher beobachten, ob die Behandlung einen Nutzen hat. Die Vorteile, nach denen die Forscher suchen, können je nach den Zielen der Forschung unterschiedlich sein:
- Krebstumor wird kleiner
- Krebs hört auf zu wachsen
- längere Zeit, bevor der Krebs zurückkommt
- längere Überlebenszeit
- bessere Lebensqualität
Wenn ein bestimmter Prozentsatz der Teilnehmer von der Behandlung profitiert und die Nebenwirkungen noch akzeptabel sind, wird die neue Behandlung wahrscheinlich in eine Phase-III-Studie übergehen.
Phase-III-Studien: Ist es besser als das, was wir jetzt haben?
Phase-III-Studien vergleichen die Sicherheit und Wirksamkeit der neuen Behandlung mit dem aktuellen Versorgungsstandard. Phase-III-Studien sind in der Regel umfangreich (einige umfassen Zehntausende von Teilnehmern) und werden an vielen Standorten (multizentrisch) und häufig in verschiedenen Ländern der Welt (europäisch, international, global) durchgeführt. Eine Phase-III-Studie ist der letzte Schritt, denn eine neue Behandlung durchläuft, bevor die zuständigen Behörden die Genehmigung prüfen und den Marktzugang genehmigen.
Die Teilnehmer werden in der Regel nach dem Zufallsprinzip ausgewählt, um die aktuelle Standardbehandlung oder die neue Behandlung zu erhalten. Wenn möglich, ist die Studie doppelblind, d.h. weder die Forscher noch die Teilnehmer wissen, wer welche Behandlung erhält. Doppelblinde klinische Studien helfen Forschern dabei, die tatsächlichen Vorteile und Nebenwirkungen einer Behandlung ohne Verzerrung oder äussere Einflüsse zu erkennen. Ergebnisse einer randomisierten, doppelblinden Studie gelten als glaubwürdiger als Ergebnisse einer nicht randomisierten oder nur doppelblinden Studie.
Genau wie in Phase-I- und Phase-II-Studien werden die Teilnehmer der Phase-III-Studie genau beobachtet, um festzustellen, ob schwerwiegende Nebenwirkungen auftreten. Die Behandlung wird abgebrochen, wenn Nebenwirkungen gefährlich erscheinen.
Phase IV: über einen längeren Zeitraum auch vorteilhaft?
In Phase-IV-Studien wird in der Regel geprüft, ob die Behandlung Vorteile bietet oder langfristige Nebenwirkungen hervorruft, die in Phase-II- oder Phase-III-Studien nicht untersucht oder beobachtet wurden. Phase-IV-Studien werden in der Regel durchgeführt, nachdem eine Intervention oder Behandlung von den zuständigen Behörden genehmigt wurde. Phase-IV-Studien sind seltener als Phase-I-, II- oder III-Studien und betreffen normalerweise Hunderttausende von Patienten, die hauptsächlich Folgendes ansprechen:
- Vergleich mit bereits auf dem Markt befindlichen Arzneimitteln oder neuen Behandlungsmöglichkeiten.
- Überwachung der langfristigen Wirksamkeit und der Auswirkungen auf die Lebensqualität eines Patienten
- Bestimmen Sie die Kosteneffizienz im Vergleich zu anderen traditionellen und neuen Therapien.
Phase-IV-Studien können dazu führen, dass ein Medikament oder ein Gerät vom Markt genommen wird, oder es können abhängig von den Ergebnissen der Studie Verwendungsbeschränkungen für das Produkt gelten.
Alle Daten, die während der klinischen Studie gesammelt werden, unterliegen der beruflichen Schweigepflicht. Daten über Ihre Person, Ihren Gesundheitszustand und die Behandlung werden erfasst und gespeichert, damit sie für die Auswertung zur Verfügung stehen. Die Weitergabe zu diesem Zweck erfolgt aber nur in verschlüsselter (anonymisierter) Form. Als Patientin ist Ihre persönliche Identität und Rückverfolgbarkeit sowohl während als auch nach Abschluss der klinischen Studie geschützt.
Die Teilnahme an einer klinischen Studie ist gleichbedeutend mit einer Behandlung.
Die Abklärung und die Behandlung innerhalb einer klinischen Studie verursacht für Sie keine zusätzlichen oder speziellen Kosten, auch wenn die Therapie teurer ist als die Standardbehandlung.
Patientinnen, die eine Teilnahme an einer klinischen Studie in Betracht ziehen, sollten mit ihrem Arzt oder ihren medizinischen Betreuern sprechen. Potenzielle Teilnehmer sollten die Qualifikationen und Erfahrungen des Personals und der an der Durchführung der Studie beteiligten Einrichtung verstehen.
Die Entscheidung, an einer klinischen Studie teilzunehmen, ist sehr persönlich, aber es kann hilfreich sein, den Ärzten, die die Studie durchführen, diese algemeine Fragen zu stellen:
- Warum machen sie diese Studie?
- Warum wird diese neue Behandlung Ihrer Meinung nach wirksam sein?
- In welcher Phase befindet sich diese Studie?
- Was sind die möglichen Behandlungen, die ich bekommen kann? Wie oft werden sie gegeben?
- Wie wirkt sich die Teilnahme an dieser Studie auf meinen Tagesablauf aus?
- Welche Nebenwirkungen habe ich wahrscheinlich?
- Ist meine Behandlung kostenlos? Übernimmt meine Versicherung die Kosten? Was genau muss ich bezahlen?
- Wie lange dauert die Studie?
- Ist die Langzeitnachsorge Teil der Studie? Was beinhaltet es?
- Wenn die Behandlung bei mir funktioniert, kann ich sie nach Abschluss der Studie weiterhin erhalten?
- Wie erhalte ich die Ergebnisse der Studie?